- Citas Centro Médico de Caracas: Lunes, Miercoles y Viernes. Pulse el botón Agende una Cita
- Sistema de citas en linea exclusivo para Centro Medico de Caracas en San Bernardino
- Citas CMDLT: Jueves. llamar al 0212-9496243 y 9496245
- Las Emergencias son atendidas en CMDLT previa coordinacion personal al 04142708338
- Proveedor Seguros Mercantil y Sudeban

Entre las semanas 11 y 13.6 tenemos la mejor y más temprana posibilidad de detectar/sospechar múltiples problemas fetales de tipo cromosómico, genético y congénito gracias a la Ecografía Genética del primer trimestre. En general, la detección se aproxima al 80-95% con 2.5 % de falsos positivos (marcadores anómalos sin enfermedad).
Cuando solo se considera la edad materna se indica amniocentesis en 15-20% de las embarazadas con una detección de síndromes cromosómicos en menos del 50% de los casos estudiados. Utilizando las pruebas descritas en este artículo disminuimos la frecuencia de amniocentesis a 3% con tasas de detección mayores del 95%.
En muchos países donde la cantidad de mujeres menores de 35 años embarazadas es predominante (90-95%) el 75% de los casos de síndromes cromosómicos se verá en su grupo, o sea, en mujeres menores de 35 años. Es por ello que toda mujer embarazada debe ser estudiada independientemente de su edad olvidando el falso precepto de que “las mujeres jóvenes no tienen riesgo de tener bebés con Síndrome de Down” para cambiarlo por “toda mujer embarazada tiene un feto con malformaciones hasta no demostrar lo contrario“. Debido a que ha aumentado la población de mujeres embarazadas mayores de 35 años (20% aproximadamente, en países desarrollados) el 50% de los casos de síndromes cromosómicos está presente en éste grupo etáreo y el restante 50% en las mujeres menores de 35 años.
Advertencia: Estas son Pruebas de Despistaje que miden riesgo de sufrir una enfermedad, por lo tanto no diagnostican problema cromosómico alguno. Si la prueba sugiere riesgo elevado debe practicarse una Prueba Diagnóstica (ejemplo, Amniocentesis Genética) antes de tomar cualquier decisión. Si los hallazgos sugieren una malformación específica se puede dar un diagnóstico presuntivo o definitivo. En la actualidad se puede practicar una prueba de ADN fetal en sangre materna como parte del proceso de despistaje de trastornos cromosómicos fetales
Un estudio genial para tu tranquilidad
Eco Genético representa uno de los avances más recientes en el diagnóstico precoz de anomalías cromosómicas fetales en la Obstetricia moderna. Conocido formalmente como Evaluación de 11 a 13.6 Semanas (“The 11-13+6 Week Scan” de la Fundación de Medicina Fetal) se comporta como un esquema estandarizado para la evaluación sistemática del feto de 11 a 13.6 semanas con el objeto de detectar pequeños marcadores que pueden sugerir la presencia de Anomalías Cromosómicas, Anomalías Congénitas y algunos Síndromes Genéticos. Como ganancia secundaria se podría establecer el sexo fetal con 95% de exactitud (después de la semana 12). Mira un vídeo espectacular de este período (Gracias a Aracelis).
El mejor momento para realizar el ultrasonidos es a la semana 12 porque el bebé se ve mejor así que un buen momento es durante el final de la semana 11 y el inicio de la semana 12. Debido a que nosotros evaluamos otros datos anatómicos hemos observado igual detección en todo el período (11 a 13).
Esta es una ventana de tiempo muy limitada de valor inapreciable que ha demostrado ser uno de los mejores momentos para detectar problemas fetales; de hecho, es el período donde existe la mayor capacidad conocida de detección del Síndrome de Down (Trisomía 21) con tasas que superan el 90%. Quiere decir esto que si el bebé es portador del Síndrome podríamos detectarlo con al menos un 90% de probabilidades. Y mejor aún, si todos los marcadores son normales podríamos descartar los problemas cromosómicos con un 90-100% de especificidad.
¿Cómo funciona?
Los bebés con problemas cromosómicos manifiestan ciertos cambios anatómicos y funcionales muy puntuales que pueden ser detectados durante este período utilizando Sonografía de alta resolución. En nuestro Servicio iniciamos el estudio por vía Transvaginal (USTV) para la evaluación de alta resolución de la anatomía fetal y detección inequívoca de los marcadores cromosómicos disponibles y añadimos la vía abdominal (USTA) para complementar la evaluación de la anatomía general del feto. Durante el estudio descartamos la presencia de Marcadores Fundamentales y Marcadores Generales (clasificación propia) y todos los datos anatómicos y funcionales posibles.
En general, el uso de los marcadores descritos y la anatomía fetal detallada en este estudio debería detectar entre 91-96% de los casos de S de Down y otras aneuploidías frecuentes
I Marcadores Fundamentales: son cuatro (4) marcadores que tienen la mayor capacidad de detección. Si se determina alteración en alguno de ellos se procederá a sugerir la realización de una prueba diagnóstica invasiva o se sigue un protocolo de seguimiento para descartar falsos positivos. Cada marcador tiene su tasa de detección particular e independiente de riesgo y la presencia de varios marcadores, incluyendo la edad materna avanzada, aumenta considerablemente el riesgo final de tener un bebé afectado por Trisomías 21, 18 y 13, Síndrome de Turner y Triploidías
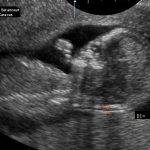
Translucencia Nucal (Protocolo FMF): Espacio existente entre la columna cervical y la piel de la nuca del bebé. Es el marcador más importante y el que con mayor frecuencia sugiere problemas; sin embargo, en la mayor parte de los casos aislados se resuelve espontáneamente y el bebé es sano al nacer (ej. con TN de 3.5 a 4.4 el 70% de los fetos nacerá sano). En general debe ser menor de 2.5 mm (o menor del p95 para cada edad gestacional), si se supera esta dimensión se considera positivo y se sugerirá realizar otros estudios. Detección aproximada para Síndrome de Down: 75-80% (20-25% de los fetos Down pueden tenerla normal). La TN promedio para fetos sanos es 2.0 mm, Trisomías 21, 13, 18 y Síndrome de Turner es 3.4 mm, 4.0 mm, 5.5 mm y 9.2 mm, respectivamente. Puede desaparecer a medida que el bebé crece de manera que es importante hacer la medición en el momento apropiado.
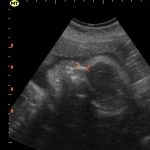
Huesos Nasales (Protocolo FMF): los bebés con Síndrome de Down tienen los huesos propios de la nariz más pequeños que los bebés sanos. Se consideran anormales cuando miden menos de 2.5 mm o cuando están ausentes. Detección aproximada: 73%. Ausentes en 66%, 50% y 40% de los casos de Trisomías 21, 18 y 13, respectivamente. Es la medición más difícil de obtener, el corte debe ser muy preciso (control de calidad) y el bebé debe estar quieto. Puede estar ausente en 1% de los bebés sanos.
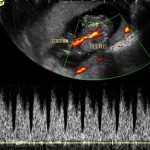
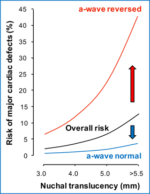
Ductus Venoso (Protocolo FMF): Pequeña porción de la vena umbilical antes de su llegada al corazón. La alteración en la forma de las ondas de flujo obtenidas (onda A reversa) se considera anormal y está presente en Síndrome de Down 65%, T18 55% y T13 55% y/o Cardiopatía Congénita. Detección reportada: 80-90% (Down), detección variable en Cardiopatías. Puede tenerse un resultado anómalo hasta en un 4% de los bebés sanos, en el 80% de los casos de onda ductal anómala (Onda A reversa aislada) el embarazo transcurre normalmente pero puede asociarse a riesgo aumentado de muerte fetal y RCIU especialmente en mujeres obesas de raza negra. Se debe repetir el estudio en algunas semanas cuando el tamaño del ductus ha aumentado para descartar contaminación con otros elementos cercanos. Se debe revisar el corazón (Ecocardiografía) fetal entre las semanas 18-23, vigilar el crecimiento fetal y detectar riesgo de Preeclampsia en las uterinas.
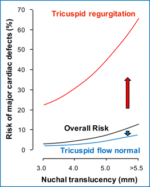
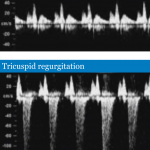
Válvula tricúspide (Protocolo FMF): La evaluación de las válvula cardíaca derecha tiene valor en el despistaje del Síndrome de Down y algunas formas de cardiopatía. La regurgitación durante la primera fase de la sístole con velocidad mayor de 60 cm/seg se considera anormal. Se puede asociar a fetos con T21 ( 55%), fetos con T18 (30%), fetos con T13 (30%). El uso conjunto con el ductus venoso es un excelente esquema para la detección o sospecha temprana de cardiopatías congénitas y del riesgo de muerte fetal. Con los equipos de alta resolución se puede practicar el estudio ecocardiográfico precoz.
II Marcadores Generales y otros elementos: son pequeñas alteraciones anatómicas descritas en órganos y sistemas diversos que se han detectado en gran variedad de anomalías fetales. Su capacidad de detección individual es limitada por eso hacemos un inventario de al menos 10 de ellos, los más importantes y con mayor valor en la detección de problemas Cromosómicos o Anomalías Congénitas, un solo marcador positivo posiblemente no implique la presencia de problemas pero si encontramos una gran cantidad de ellos el riesgo aumenta considerablemente. En nuestro Servicio hacemos un inventario sistemático que incluye la evaluación de la cabeza fetal y su contenido, órbitas, ojos, cristalinos, integridad de la columna vertebral, tórax, diafragma y pared abdominal; visualización del estómago, vesícula biliar, vejiga y riñones; número de miembros, presencia de huesos largos, modo de articulación, morfología de pies, manos y falanges digitales; características de los anexos fetales y vasos del cordón umbilical. El núcleo o nódulo intracardíaco, la dilatación renal leve y los quistes de plexos coroideos tienen poco valor en ausencia de otros marcadores de mayor peso como los descritos, si se acompañan de otros marcadores, los tomamos en cuenta.
Ángulo Fronto-Maxilar (Protocolo FMF): Las alteraciones de esta sencilla medición aumenta la detección del Síndrome de Down pero requiere del uso de un programa de cálculo. Todavía no lo hemos implementado, estamos en fase de evaluación y técnica correcta; particularmente lo reporto en presencia de otros marcadores alterados ya que por sí solo me parece muy subjetivo. El ángulo fue mayor de 85° en 69% de los fetos T21 y en el 5% de los fetos normales. El ángulo disminuye a medida que crece el feto: CRL-45mm ángulo: 85°, CRL-84 ángulo: 77°. Este marcador es muy frecuente en T18 y un poco menos en T21 y T13.
Falange media del quinto dedo: la ausencia de esta falange es un marcador relativamente eficiente para detectar Trisomía 21 (36-60%) pero toma mayor valor si se le asocia a otros marcadores
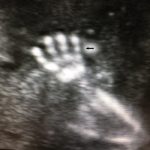
Planta del pie: en el feto con T21 el primer dedo tiene tendencia a estar separado del resto de los dedos del pie dando la impresión de tener una sandalia invisible, este es el signo de la Sandalia o Sandal Gap
Frecuencia cardíaca: normal en 170 latidos/minuto a las 5 semanas, disminuye a 150 a las 14
• En la Trisomía 21 sólo el 15% tiene un aumento leve
• En la Trisomía 18 sólo el 15% tiene una disminución leve
• En la Trisomía 13 el aumento de la frecuencia es considerable (mayor del percentil 95) en el 85% de los casos. La inclusión de este marcador es de poca importancia en la detección de las trisomías 21 y 18 pero ayuda en la 13. No tiene mucho valor
Otros: protrusión lingual, doble cámara gástrica, dilatación renal, ventriculomegalia, acortamiento de huesos largos, malformación cardíaca, etc.
III Detección temprana del riesgo de Preeclampsia: con nuevos avances y un estudio mejor estructurado podemos detectar a aquellas pacientes que estarían en riesgo de sufrir preeclampsia durante su embarazo, la intervención se basa en la administración temprana de Aspirina (81 mg) desde la semana 11-13. Existe un nuevo calculador de riesgo precoz de preeclampsia que estoy implementando sin considerar los marcadores en suero materno ya que no disponemos de ellos y la fórmula funciona sin ellos aun cuando podría menoscabar su capacidad de detección.
Arteria Uterina: Tradicionalmente evaluada para detectar riesgo de Preeclampsia durante el tercer trimestre (semanas 24-28) estamos incorporando este elemento en la evaluación del primer trimestre. Tiene una tasa de predicción para preeclampsia severa temprana con interrupción del embarazo antes de la semana 34 del 80%. (Protocolo FMF).
Lugar del procedimiento
En el Centro Médico de Caracas y Centro Médico Docente La Trinidad
El futuro: ya está aquí
Ya se tiene a la disposición un método diagnóstico de salud cromosómica fetal que se basa en la recolección de ADN libre fetal (cffDNA) en sangre materna, el estudio tiene alrededor del 96% de sensibilidad para el diagnóstico de Síndrome de Down (T21), T18 y T13 y sexo fetal temprano. Requiere estudios confirmatorios (Amniocentesis) si se presenta un resultado desfavorable en alguna de las enfermedades.
Clasificación formal de los Marcadores
|
Organos |
Mayores |
Menores o Suaves |
|
CNS |
Ventriculomegalia, Holoprosencefalia, Microcefalia |
Quistes de plexo coroides |
|
Muscular y esquelético |
Pies y manos: sindactylia, clinodactilia, puños cerrados, aplasia radial, pie equino |
Acortamiento de los huesos largos |
|
Cara |
Paladar/Labio hendido, micrognatia, macroglosia, hipo e hipertelorismo, orejas de implantación baja u orejas hipoplásicas |
Huesos nasales hipoplásicos |
|
Cuello |
Higroma quístico |
Pliegue nucal mayor de 6 mm |
|
Cardíaco |
Defecto del cojinete endocárdico, CIV, Hipoplasia izquierda, Fallot y otras anomalías complejas |
Foco ecogénico intracardíaco (discutible) |
|
Gastrointestinal |
Atresia duodenal y esofágica, obstrucción del intestino delgado, hernia diafragmática, onfalocele |
Intestino ecogénico |
|
Genitourinario |
Hidronefrosis moderada a severa, displasia renal, agenesia renal |
Pielectasia leve |
|
Otras |
RCIU en el tercer trimestre, hydrops fetalis |
Arteria umbilical única |
Prueba Combinada
La Prueba Combinada se basa en el uso del laboratorio y la ultrasonografía con el fin de mejorar la tasa de detección de los problemas cromosómicos más frecuentes: Trisomías 21, 18 y 13 y el Síndrome de Turner. El mejor momento para realizar la Prueba Combinada es la semana 11 porque hay menor superposición de los resultados de los bebés enfermos con los sanos. Con este esquema se mejora la tasa de detección de problemas fetales y se establecen valores de riesgo que orientan al obstetra en lo que se refiere a la realización, o no, de pruebas diagnósticas como la Amniocentesis
Ultrasonografía: Para aumentar la capacidad de detección en nuestra Unidad establecimos un estudio que denominamos Eco Genético que incluye el despistaje de la mayor parte de los marcadores de valor conocido, con la intención de ofrecer un estudio que descarte una gran cantidad de anomalías congénitas, síndromes genéticos y factores de riesgo para trastornos cromosómicos. Según algunos autores se podrían detectar hasta un 90% de los trastornos cromosómicos frecuentes y grados variables (hasta un 100%) de muchas otras condiciones patológicas.
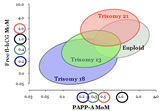
Estudios serológicos: Se miden dos sustancias de origen placentario en el suero materno, la fracción libre de la subunidad beta de la gonodotropina coriónica humana (fB-hCG) y la proteina plasmatica A asociada al embarazo (PAPP-A). Utilizando un programa de cálculo se analizan los resultados del Eco Genético y pruebas de laboratorio para generar un cálculo de riesgo de Enfermedad Cromosómica con una tasa de detección que ronda el 95%; es la mejor prueba no genética que existe hasta el momento. Si la prueba sugiere riesgo elevado se plantearía la posibilidad de indicar y realizar una Amniocentesis o prueba similar.
Incluye:
- Frecuencia cardíaca
- Translucencia nucal
- Huesos nasales
- Ductus venoso
- Proteína Plasmática Asociada al Embarazo (PAPP-A en inglés)
- Fracción libre de la Gonadotropina Coriónica Humana sub-Unidad Beta (fB-hCG)
~
TN y asociaciones
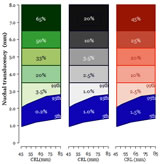
El riesgo de Defectos Cromosómicos (Verde), Muerte Fetal (Negro) y Malformación Congénita Mayor (Rojo), aumenta en proporción al grosor de la translucencia nucal.
En el grupo de fetos con anomalías cromosómicas el 50% tendrá Trisomía 21, 25% Trisomías 18 o 13, 15% Síndrome de Turner, 5% Triploidía y el 10% restante otras formas.
A mayor TN mayor mortalidad in-útero
A mayor TN mayor riesgo de presentar malformaciones severas, incluyendo cardiopatía congénita
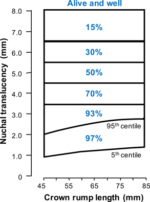
Supervivencia y salud de acuerdo a la TN
~
TN y cardiopatía
La Translucencia también sirve para detectar cardiopatía congénita:
TN 2.5-2.9 mm 2.4%
TN 3.0-3.4 mm 2.6%
TN 3.5-4.4 mm 3.1%
TN 4.5-6.4 mm 8.3%
TN 6.5-8.4 mm 19%
TN > 8.5 mm 64.3%
La TN normal en presencia de Eje Cardíaco normal se asocia con bajo riesgo de cardiopatía congénita
~
TN + Ductus Venoso en cardiopatía
El ductus anormal en presencia de elevación del grosor de la TN aumenta el riesgo de cardiopatía congénita; su normalidad disminuye el riesgo
Lo mismo ocurre en relación a la insuficiencia tricuspídea
~
Mortalidad por síndromes, considerando el embarazo de 40 semanas:
La mortalidad in útero de la Trisomía 21 (Down, 1/250 nacimientos) es 30%, 18 (Edward, 1/4000 nacimientos) y 13 (Patau, 1/10000 nacimientos) es 80%
La mortalidad in útero de la monosomía X, Sindrome de Turner (Turner, 1 /4000 nacimientos) es 80%.
Huggon et al. Ultrasound Obstet Gynecol 2002; 18:610-614
Para ti
-

- Atiendo
-

- Estudio
-

- Cuido
-

- Guío
-
- Reviso
-
- Recibo