- Citas Centro Médico de Caracas: Lunes, Miercoles y Viernes. Pulse el botón Agende una Cita
- Sistema de citas en linea exclusivo para Centro Medico de Caracas en San Bernardino
- Citas CMDLT: Jueves. llamar al 0212-9496243 y 9496245
- Las Emergencias son atendidas en CMDLT previa coordinacion personal al 04142708338
- Proveedor Seguros Mercantil y Sudeban
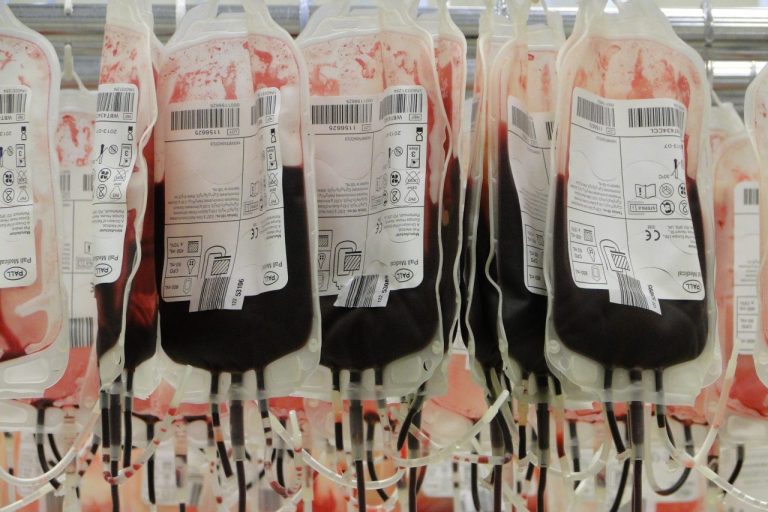
Existen muchos grupos y tipos sanguíneos divididos en dos grandes sistemas, Sistemas Mayores (Sistema ABO, Rhesus, Lewis) y Sistemas Menores (MNS, Duffy, Kell, Xg). Desde el punto de vista práctico los únicos sistemas que tienen impacto clínico, y obstétrico, son los Sistemas ABO y el Rh (Rhesus).
Los casos clínicos de incompatibilidad sanguínea por grupos sanguíneos menores y raros son infrecuentes pero severos y usualmente se observan en casos esporádicos de transfusiones en el ambiente hospitalario, no en vida fetal, por lo que no tienen importancia obstétrica. Los sistemas ABO y Rh son la base de todas las terapias originadas en los Bancos de Sangre y en la prevención de la Isoinmunización Rh, el problema que nos atañe, y que se relaciona con el uso de la mal denominada vacuna Rhogam.
Sistema ABO y Rh (Rhesus)
Los glóbulos rojos (eritrocitos) son células sanguíneas transportadoras de oxígeno que contienen una gran cantidad de hemoglobina, la proteína transportadora de oxígeno, en su interior. En su exterior, expresan un grupo variado de proteínas entre las cuales se encuentran las proteínas modificadas (glicoproteínas) que definen los grupos sanguíneos. El tipo y presencia de cierta proteína establece el grupo sanguíneo.
Los grupos más frecuentes son:
- O: no hay glicoproteínas de este grupo en la superficie
- A: la superficie del eritrocito expresa la glicoproteína A (GalNAc)
- B: la superficie del eritrocito expresa la proteína B (DGal)
- AB: la superficie del eritrocito expresa la proteínas A y B (GalNAc – DGal)
- Rh (-): negativo, no tiene proteínas del sistema Rh. 10% de las mujeres
- Rh (+): positivo, la superficie del eritrocito expresa la proteína del sistema Rh. 90% de las mujeres
Estas glicoproteínas (antígenos) que dan el tipo de sangre son capaces de generar respuesta inmunológica, especialmente mediada por la producción de anticuerpos, con potencial dañino para la persona (en casos de transfusiones erróneas con sangre diferente a la del receptor) y para el feto, en casos de madres sensibilizadas por sangre fetal diferente a la suya durante el embarazo y el nacimiento, ya sea por parto vaginal o cesárea.
Incompatibilidad sanguínea
Cuando la madre y el padre tienen grupos sanguíneos iguales del sistema ABO o Rh no hay problema alguno; de hecho, la mayor parte de las parejas son ORh(+). Cuando los padres tienen grupos sanguíneos diferentes se habla de Incompatibilidad Sanguínea y existe la posibilidad de tener problemas hematológicos (anemia e ictericia) en los hijos
Existen dos tipos de incompatibilidad sanguínea en el embarazo:
- Incompatibilidad ABO: ocurre cuando los padres son portadores de diferentes grupos de sangre ABO, especialmente si la madre es grupo O y el padre A, B o AB. Esta variante de incompatibilidad no afecta al feto o lo afecta de manera muy leve y no hay prevención disponible. Los anticuerpos que produce esta variante son muy grandes, del tipo IgM, que no son capaces de cruzar la placenta, por lo que no representa un problema. No es razón de preocupación
- Incompatibilidad Rh: esta se presenta cuando la madre es Rh(-) y el padre es Rh(+). Esta condición representa un problema potencial para el feto y puede llegar a afectarlo severamente. Es prevenible con el uso de la Rhogam y se debe a la presencia de anticuerpos pequeños (IgG) capaces de cruzar la placenta y afectar al feto. Esta condición se denomina Isoinmunización Rh y es el objeto de este artículo
Isoinmunización Rh: Madre Rh(-) y Padre Rh(+)
La madre Rh(-) tiene eritrocitos que no expresan antígenos Rh, de manera tal que si se la expone a sangre Rh(+) su sistema interpretará como agresores a los eritrocitos que si lo contienen y generará una respuesta inmune mediada por anticuerpos anti-Rh para eliminarlos de su sistema. Esto puede ocurrir mediante dos mecanismos: transfusión iatrogénica Rh(+) errónea o en casos de emergencia severa (muy raro) o por paso de sangre del feto Rh(+) hacia la madre durante el embarazo. Obviemos el primer caso y concentrémonos en el paso de sangre fetal hacia la madre, Transfusión Feto-Materna.
Los anticuerpos anti-Rh generados en la madre (IgG) son pequeños y capaces de cruzar la placenta y fijarse en los glóbulos rojos fetales. Este ataque conduce a la destrucción progresiva de los glóbulos rojos fetales (hemólisis) generando dos problemas básicos: anemia y producción compensatoria de eritrocitos fuera de la médula ósea (Eritroblastosis fetal). La consecuencia de esto es anemia fetal y trastornos del desarrollo intrauterino, insuficiencia cardíaca, alteración del funcionamiento de los órganos afectados, acumulación de líquido (Hydrops fetalis) y daño cerebral irreversible (Kernicterus)
Sensibilización Rh: las madres Rh(-) no tienen anticuerpos Anti-Rh(+) a menos que se hayan sensibilizado (haber tenido contacto con sangre Rh(+) por paso placentario de sangre fetal o transfusiones). La sensibilización se refiere a la producción de anticuerpos IgG Anti-Rh(+) que quedarán en su circulación de por vida y que atacarán a todo eritrocito Rh(+) que se presente en su cercanía, generando anemia. Esto quiere decir que yo puedo colocar sangre Rh(+) a una persona Rh(-) una sola vez en la vida en caso de emergencia sin tener problemas futuros pero se afectará su prole si su grupo sanguíneo es Rh(+)
La sensibilización se determina mediante la demostración de Anticuerpos anti-Rh, en sangre materna, una prueba denominada Coombs Indirecto. Esta prueba debe realizarse en el primer control prenatal o durante el control preconcepcional a toda mujer Rh(-) embarazada o planificando un embarazo.
Secuencia de sensibilización Rh:
El primer contacto con el antígenos Rh(+) en una persona Rh(-) desencadena procesos inmunológicos agudos que toman unas 6 semanas en manifestarse y luego la reacción decae dejando células productoras de anti-Rh de memoria para una respuesta más rápida, agresiva y duradera ante nuevas exposiciones. Esta es la razón de aplicar varias dosis de vacunas para prevenir enfermedades: la primera expone a la persona ante un nuevo agente, la segunda despierta los mecanismos de memoria celular y la tercera desencadena una reacción amplia y duradera.
Primer embarazo, sensibilización: la madre Rh(-) no tiene anti-Rh porque nunca ha estado expuesta a sangre Rh(+). La sensibilización ocurrirá sólo si se pone en contacto con sangre fetal Rh(+) por amenaza de aborto, parto o cesárea. Si el Bebé es Rh(-) no hay sensibilización. Si el Bebé es Rh(+) contamos con 3 días para colocar la Rhogam a la madre para evitar su sensibilización. Si no se dispone de Rhogam la madre se sensibilizará en este embarazo pero la respuesta es discreta y tardía y éste bebé no se verá afectado.
Segundo embarazo, mujer sensibilizada: los títulos de anticuerpos anti Rh se elevan fácilmente ante pequeñas cantidades de sangre fetal Rh(+) que pasan hacia la circulación materna (esto es normal y ocurre especialmente después de la semana 28 del embarazo) elevando sus niveles en plasma materno. Estos anticuerpos atraviesan la placenta y pasan a la circulación fetal afectando discretamente a la población de glóbulos rojos fetales generando anemia e ictericia discretas en el recién nacido.
Tercer embarazo, mujer sensibilizada: durante este embarazo y los siguientes los niveles de anticuerpos anti-Rh son muy elevados y afectan tempranamente al feto generando anemia e ictericia severas in útero. Los niveles elevados de bilirrubina pueden tener serios efectos neurológicos irreversibles sobre el feto (Kernicterus), la anemia severa impide el desarrollo y crecimiento adecuados y los focos de eritropoyesis (síntesis de glóbulos rojos) fuera de la médula ósea, en un intento de compensar la anemia irreversible, tendrá serios efectos en la función de múltiple órganos fetales. El feto se presenta hinchado (edema), con taquicardia, poca vitalidad, moribundo, una condición denominada Hydrops Fetal Inmune. Su única salvación es transfundirle sangre Rh(-) directamente al cordón umbilical, de lo contrario el feto morirá. Este proceso se denomina Transfusión Intrauterina.
Rhogam (globulinas anti-Rh)
La mal llamada Vacuna Rhogam es un preparado que contiene anticuerpos (globulinas o anticuerpos anti-Rh); en realidad no es una vacuna ya que no es capaz de generar inmunidad para prevenir enfermedades específicas como lo hacen las vacunas.
Las globulinas anti-Rh se aplican a la madre, no al Recién Nacido durante las primeras 72 horas después del nacimiento para prevenir la sensibilización materna si el Recién Nacido es Rh(+)
La madre sensibilizada (Coombs Indirecto positivo) no tiene indicación de colocación de la Rhogam, ya no se puede revertir el proceso y no tiene utilidad alguna.
Los anticuerpos anti-Rh funcionan bloqueando los antígenos de los glóbulos rojos fetales Rh(+) transfundidos a la madre durante un aborto de más de 12 semanas, parto o cesárea; de este modo el sistema inmune de la mujer es incapaz de reconocer los intrusos mientras son destruidos, impidiéndole generar una respuesta inmune; en otras palabras, evitan la sensibilización materna.
Si el Recién Nacido resulta Rh(-) la madre no requiere anti-Rh.
Si la pareja comparte el mismo grupo sanguíneo Rh(-) no se requiere su aplicación.
Un padre Rh(+) puede tener hijos Rh(-) por ser heterocigoto para ese gen
Indicaciones:
Mujeres Rh(-) no sensibilizadas con parejas Rh(+)
Aborto después de la semana 12
Dentro de las primeras 72 horas después de una Amniocentesis Genética
Embarazadas en la semana 28 (ideal pero opcional, dependiendo de la disponibilidad)
Post parto o cesárea dentro de las primeras 72 horas si el Recién Nacido es Rh(+)
Hemorragias obstétricas tardías
Rhogam es la marca comercial más famosa y reconocida, es fabricada por Ortho Clinics Diagnostics Inc. una subsidiaria de Johnson & Johnson
Para ti
-

- Atiendo
-

- Estudio
-

- Cuido
-

- Guío
-
- Reviso
-
- Recibo
