- Citas Centro Médico de Caracas: Lunes, Miercoles y Viernes. Pulse el botón Agende una Cita
- Sistema de citas en linea exclusivo para Centro Medico de Caracas en San Bernardino
- Citas CMDLT: Jueves. llamar al 0212-9496243 y 9496245
- Las Emergencias son atendidas en CMDLT previa coordinacion personal al 04142708338
- Proveedor Seguros Mercantil y Sudeban

El líquido amniótico (LA) ocupa el saco del mismo nombre y rodea íntegramente al bebé, al cordon umbilical y la superficie interna de la placenta; provee el medio propicio para el crecimiento y desarrollo anatómico fetal normal, lo protege de traumas directos e indirectos, es su fuente de agua, mantiene un rango de temperatura mas o menos estable ante cambios de temperatura materna y permite el desarrollo pulmonar y gastrointestinal. No es una fuente de nutrientes para el feto.
Origen y composición
Antes de la semana 11 el líquido amniótico es un ultrafiltrado (trasudado proveniente de las membranas embrionarias) que rodea al embrión incipiente dentro del saco amniótico, que a su vez, está rodeado por un espacio líquido llamado celoma extraembrionario. A medida que el saco crece por efecto de acumulación de líquido y crecimiento embrionario el celoma extraembrionario se colapsa y desaparece (semana 13 aproximadamente) dejando un saco único, el saco amniótico definitivo.
A partir de la semana 11 la función renal del feto es evidente, y de forma gradual, la orina fetal será el componente de mayor contribución al volumen final del líquido. Si, efectivamente, el líquido amniótico es esencialmente orina fetal y esto es sumamente importante ya que las modificaciones funcionales/estructurales renales del feto y la hidratación materna tendrán impacto en la cantidad de líquido amniótico disponible. Otras fuentes menos importantes son: secreciones pulmonares y nasofaríngeas, trasudado de la piel fetal inmadura, de la superficie del cordón umbilical y de la placenta.
El LA es 98-99% agua; inicialmente tiene una concentración muy parecida al plasma materno, pero a medida que avanza el embarazo, se va haciendo poco concentrado y con muy bajo contenido de sustancias disueltas (electrolitos, proteínas, glucosa, etc.); al final del embarazo contiene partículas de grasa, lanugo y piel fetal descamada. La diferencia de concentración entre el plasma materno, el líquido amniótico y el plasma fetal tiene implicaciones clínicas importantes.
¿El olor? Es sui generis, huele a líquido amniótico, no hay nada que tenga ese olor; lo más descriptivo que puedo aventurar es que tiene cierto olor a semen.
Control del volumen
Hay dos mecanismos fundamentales y antagónicos para la producción y eliminación (control del volumen) del líquido amniótico: la diuresis (orina) y la deglución fetal. Para ello se requiere, entre otras cosas, función renal y neurológica normales sobre una base anatómica general igualmente normal
El bebé cercano al término (alrededor de las 37 semanas) orina alrededor de 700-900 mL al día y puede tragar entre 200 y 700 mL de LA diariamente; como se ve existe una diferencia positiva de alrededor de 400 mL que diariamente se acumularía hasta hacer estallar la panza si no existiese un mecanismo de eliminación (control) alterno a la deglución. Las investigaciones sugieren que la superficie interna (fetal) de la placenta absorbe agua del líquido amniótico para controlar el volumen extra añadido por la orina; esa función absortiva (transmembranosa) depende mucho de la hidratación materna y la relación generada entre las concentraciones plasmáticas de la madre y el feto y la del líquido amniótico producido: el feto orina de manera intermitente cada 60 minutos, aproximadamente; una vez que orina el líquido amniótico aumenta de volumen, el bebé lo traga y lo controla; pero además, como la sangre materna es más concentrada que el líquido amniótico el agua excesiva de este último pasa a la sangre materna para compensar la diferencia.
A partir de la semana 40 el volumen del LA desciende aproximadamente 8% semanal por lo que los embarazos prolongados aumentan las posibilidades de complicaciones fetales
¿Que importancia práctica tiene todo esto?
Si la madre no consume una cantidad apropiada de agua diariamente, se deshidratará, el bebé no orinará en cantidad suficiente y el agua del liquido amniótico pasará a la madre, disminuyendo el volumen amniótico.
Si el feto orina mucho, como sucede en la diabetes materna no controlada, el volumen del líquido podría aumentar anormalmente.
En casos de líquido amniótico disminuido sin causa evidente, la hidratación materna aguda (2 L de agua vía oral en una hora) podría mejorar el volumen del LA ya que se está forzando al feto a orinar por dilución.
Evaluación del Líquido Amniótico
El líquido amniótico se evalúa mediante el uso de ultrasonidos obstétrico en todos y cada uno de los estudios realizados. En más del 90% de los estudios realizados se determinará la normalidad mediante la apreciación subjetiva del volumen. Cuando un estudio parece señalar alguna alteración del volúmen, déficit (oligoamnios) o exceso (polihidramnios) se practican mediciones de los bolsillos de líquido disponibles en cuatro cuadrantes para obtener el Indice de Líquido Amniótico (ILA) o una medición del bolsillo vertical más grande disponible (DVP).
ILA Normal: 5 a 24 cm
DVP Normal: 2 a 8 cm
Trastornos de Volumen
Oligoamnios (OOH): disminución del líquido amniótico, ILA menor de 5 cm o DVP menor de 2 cm
Hasta el 5% de los embarazos puede presentar algún grado de disminución del volumen de LA por causas anatómicas fetales (obstrucción de vías urinarias), rotura prematura de membranas (una de las causas más temidas y frecuentes de prematuridad), insuficiencia placentaria (preeclampsia), uso de medicamentos (ibuprofeno) y deshidratación materna crónica.
El diagnóstico se basa en la medición y sumatoria de los bolsillos de liquido amniótico mediante ecografía, los casos severos con un bolsillo menor de 2 cm aumenta considerablemente la mortalidad, no solo por la faltya de líquido sino por su origen
Las complicaciones del oligoamnios se relacionan con su causa y momento de aparición: pueden ser agudas y trágicas como una rotura prematura pretérmino de membranas (RPM-P) con 21 semanas de embarazo (mortalidad neonatal casi 100%); crónicas y trágicas como la insuficiencia placentaria-preeclampsia severa a las 22 semanas; subagudas y benignas como la deshidratación materna, etc.
Las complicaciones del oligoamnios van desde la muerte in útero, severas malformaciones fetales, trastornos del crecimiento fetal, muerte neonatal, etc. hasta un pequeño susto. La determinación de la causa, el manejo y el pronóstico requieren un ejercicio diagnóstico individual.
Polihidramnios (POH): exceso de líquido, ILA mayor de 8 cm o DVP mayor de 24 cm
Hasta el 2% de los embarazos puede presentar exceso de LA. A medida que aumenta el volumen de líquido por encima de lo normal se establecen grados de severidad basados en las mediciones semicuantitativas (leve: ILA de 25 a 30 cm, DVP 8 a 11 cm; moderado: ILA de 31 a 35, DVP 12 a 16 cm; severo: ILA mayor de 36 cm, DVP mayor de 16cm) y con ella la posibilidad de complicaciones.
La mayor parte de los casos de polihidramnios (50-60%) no tiene causa conocida y son usualmente leves y no comprometen la salud ni la vida de la madre y el feto; a medida que aumenta el grado de severidad aumenta el riesgo de muerte fetal y anomalía severas (SNC, Cardiopatía congénita y malformaciones gastrointestinales). Por ejemplo, el 30% de los fetos con POH Severo tiene malformaciones severas.
Las causas descritas con frecuencia son:
Idiopático (sin causa detectable): 50-60%
Anomalías congénitas y sindromes genéticos: 8-45%
Diabtes materna: 5-26%
Gestación múltiple: 10%
Anemia fetal: 7%
La mayor parte de los casos tendrá excelente pronóstico y no requerirá intervención alguna; los casos moderados a severos se podrían asociar a condiciones severas y el manejo y pronóstico dependerán de la causa subyacente.
Visión ecográfica
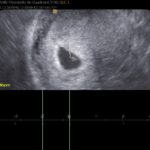
Líquido amniótico 6 semanas, aun cuando existen dos sacos, el saco amniótico y el celoma extraembrionario, solo se ve una cavidad. Embrión de 4 mm con actividad cardíaca demostrable con 94 latidos por minuto. Ecografia 2D transvaginal
*
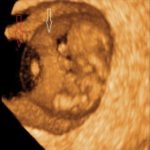
Saco amniótico (flecha blanca) de 10 semanas, rodeado del celoma extraembrionario (flecha roja). Ecografía 3D transvaginal. Una imágen rara vez visible. Mi hija
*
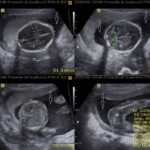
Liquido amniótico 12 semanas, el saco amniótico ha crecido pero aun no se ha fusionado con el corion por lo que el celoma extraembrionario es visible.
*
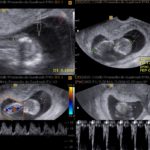
Líquido amniótico semana 20, la fusión del amnios (semana 13) obliteró el celoma extraembrionario y el saco amniótico se presenta como una cavidad única hasta el final del embarazo
Para ti
-

- Atiendo
-

- Estudio
-

- Cuido
-

- Guío
-
- Reviso
-
- Recibo